GELISMIS KARDIYAK YASAM DESTEGI; CPR yada KPR
Gelişmiş Kardiyak Yaşam Desteği (İYD), kardiyak arrest ve kardiyak aritmiler gibi hayatı tehdit eden durumlara yapılandırılmış bir yanıt yoludur. KPR, tek bir kişi veya bir takım lideri tarafından yönetilen bir ekip tarafından yapılabilir.
CPR, bir birey tarafından veya takım lideri tarafından yönetilen bir ekip tarafından yapılabilir.
1. Kardiyak Arrestin Tanınması ve Acil Yanıt
Bir kişinin yardıma ihtiyacı olduğundan şüphelenildiğinde, atılacak ilk adımlar şunlardır:
Bilinç Düzeyinin Belirlenmesi
Kişiyle yüksek sesle konuşun, göğüs kemiğini ovun veya tırnak yataklarına baskı uygulayın.
Yanıt vermiyorlarsa, yanıtsızlığı veya anormal solunumu kontrol edin.
Solunum ve Nabız Kontrolü
Anormal soluma (agonal solunum dahil) veya solunum yokluğunu kontrol edin. Agonal solunum (zorla, gürültülü ve iç çekme tarzında) normal solunumla karıştırılmamalıdır ve kardiyak arrest bulgusudur.
Karotis nabzını yaklaşık 10 saniye kontrol edin. Nabız kontrolünün dolaşım varlığını onaylamada yetersiz kaldığı kanıtlanmıştır. Bu nedenle, 10 saniyeden fazla nabız kontrolü yapılmamalıdır.
Acil Durum Müdahale Sistemini Etkinleştirme
Nabız yoksa veya nabızdan emin değilseniz, hemen acil durum müdahale sistemini (112) etkinleştirin ve AED veya defibrilatör getirilmesi için birini görevlendirin.
Yalnız Kurtarıcılar İçin AHA 2025 Güncellemesi: Yalnız bir kurtarıcı, bir yetişkinde kardiyak arresti tanımladıktan sonra önce acil yardım sistemini etkinleştirmeli, ardından derhal KPR'a başlamalıdır
. Opioid Antagonisti Uygulaması (Yeni): Eğer opioid doz aşımı şüphesi varsa, KPR'a hemen başlanmalı ve mevcutsa opioid antagonisti (örneğin nalokson) uygulanması düşünülmelidir
.
2. Temel Yaşam Desteği (TYD) - KPR Uygulaması
Kardiyopulmoner Resüsitasyon (KPR), göğüs kompresyonları ve yapay ventilasyonu birleştirir. Temel amaç, hastanın beynine kan akışını sağlamaktır.
KPR Sıralaması (CAB)
Yeni kılavuzlar, göğüs kompresyonlarına (C) ventilasyondan (A, B) önce başlanmasını tavsiye eder.
C (Compressions - Göğüs Kompresyonları)
El Yeri: Bir elin topuğunu göğsün ortasına (sternumun alt yarısı) yerleştirin, diğer elinizi üzerine kilitleyin.
Derinlik: En az 5 cm, ancak 6 cm’den fazla olmamalıdır (2 ila 2.4 inç)
. Hız: Dakikada 100-120 kompresyon hızında olmalıdır.
Geri Dönüş: Her kompresyondan sonra göğsün tamamen geri gelmesine izin verin (göğüse yaslanmaktan kaçının).
Kesinti: Kompresyonlar arasındaki gecikme en aza indirilmelidir. Defibrilasyon için verilen ara 5 saniyeden kısa olmalıdır.
A (Airway - Havayolu Açıklığı) ve B (Breathing - Solunum/Ventilasyon)
Havayolu Açma: Baş geriye, çene yukarı tekniği (travma şüphesi varsa çene itme manevrası) ile havayolunu açın.
Kurtarıcı Soluk: Göğsün kalktığı gözle görülene kadar 1 saniye süreyle üfleyiniz.
Oran: Göğüs kompresyonları ve solunum oranı 30:2 olmalıdır.
Solunum Arası: İki soluk vermek için kompresyonlara 10 saniyeden uzun ara verilmemelidir.
Yalnızca Kompresyon ile KPR: Eğer kurtarıcı deneyimsiz ise veya suni solunum yapmakta isteksizse, yalnızca göğüs kompresyonları ile KPR uygulanması önerilir. Bu, standart KPR'a göre daha düşük bir seçenektir ancak hiçbir şey yapmamaktan daha iyidir.
Solunumsal Arrest Yönetimi (Nabız var, solunum yok/anormal)
AHA 2025 Güncellemesi: Yetişkin hastalarda, normal solumayan ancak nabzı olanlar için (solunumsal arrest), kurtarıcıların her 6 saniyede bir nefes (dakikada 10 nefes) vermesi önerilir
.
3. Otomatik Eksternal Defibrilasyon (OED)
OED, defibrilatör bulunup takılana kadar KPR'a devam edilmelidir. Erken defibrilasyon, sağ kalımı %50-70'e dek yükseltir.
OED pedleri hastanın çıplak göğsüne uygulanır.
OED'nin önerdiği şekilde ritim analizi yapılır ve şok uygulanır (gerekirse).
Şoktan hemen sonra, ritim yeniden değerlendirilmeden 2 dakika boyunca KPR'a devam edilir.
4. Gelişmiş Kardiyak Yaşam Desteği (İYD)
Ritim Kontrolü ve Yönetimi
Her iki dakikada bir göğüs kompresyonlarına ara verilerek kardiyak ritim değerlendirilmelidir. Ritimler iki ana gruba ayrılır:
A. Şoklanabilir Ritimler
Ventriküler Fibrilasyon (VFib)
Nabızsız Ventriküler Taşikardi (pVT)
Tedavi: Defibrilasyon mümkün olan en kısa sürede yapılmalıdır. İlk şok dozu 120-200 Jul arasında değişmekle birlikte, ilk denemede bile maksimum doz kullanılabilir. İkinci şok ve sonraki şoklar maksimum dozda verilir.
İlaçlar: Şoktan sonra, IV 1 mg Epinefrin verilir ve KPR yapılırken her 3-5 dakikada bir tekrarlanır. Üçüncü şoktan sonra IV 300 mg Amiodaron uygulanabilir (5 şok sonrasında ek 150 mg doz düşünülebilir). Amiodaron mevcut değilse, Lidokain (1-1.5 mg/kg) ile değiştirilebilir.
B. Şoklanamaz Ritimler
Asistoli (Elektriksel ve mekanik kalp aktivitesinin olmadığı durum)
Nabızsız Elektriksel Aktivite (PEA)
Tedavi: Şoklanamaz bir ritim tanısı konduğunda hemen IV 1 mg Epinefrin verilir ve KPR yapılırken her 3-5 dakikada bir tekrarlanır.
Geri Dönüşümlü Nedenler (H'ler ve T'ler): PEA'nın geri dönüşümlü potansiyel nedenleri hızla belirlenmeli ve yönetilmelidir:
H'ler: Hipovolemi, Hipoksi, Hidrojen iyonu fazlalığı (Asidoz), Hipoglisemi, Hipokalemi, Hiperkalemi, Hipotermi.
T'ler: Tansiyon Pnömotoraks, Tamponad (Kardiyak), Toksinler, Tromboz (Pulmoner Embolus), Tromboz (Miyokard Enfarktüsü).
Hava Yolu Yönetimi
Balon-maske ile solutma en basit ve en hızlı seçenektir.
Supraglottik hava yolları (LMA gibi) endotrakeal entübasyona tercih edilebilir, çünkü uygulaması daha hızlıdır ve göğüs kompresyonlarının kesilmesini en aza indirir.
Entübasyon, yüksek kaliteli ve kesintisiz göğüs kompresyonlarını engellemeyecekse yapılmalıdır.
Monitörizasyon
Doğru trakeal tüp yerleşimini doğrulamak, KPR kalitesini izlemek ve spontan dolaşımın geri dönüşünü (SDGD) erken tespit etmek için sürekli Kapnografi (Ekspirasyon sonu CO2 takibi) yapılmalıdır.
Düşük tidal CO2 salınımı, dolaşımın olmadığı uzun süreli resüsitasyon sonrasında kötü prognozun güçlü bir tahmincisidir.
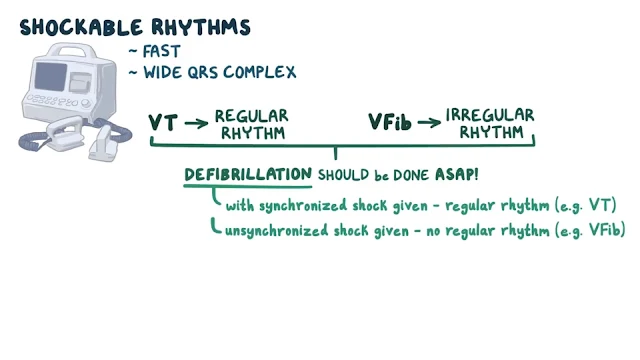
KPR'de EKG yorumlaması üç soru ile olur: ritim hızlı mı yavaş mı, QRS kompleksleri mi geniş mi yoksa dar mı ve ritim düzenli mi yoksa düzensiz mi?
Şoklanabilir ritimler; hızlı ve geniş QRS kompleksi olan ritimlerdir.
Şoklanabilir ritimler olan, NVT düzenli bir ritimdir, VFib ise düzensiz bir ritimdir.
NVT veya Vfib bulunursa defibrilasyon en kısa sürede yapılmalıdır.
Defibrilasyon NVT olduğu gibi normal bir düzenli ritim olduğunda, senkronize bir şok verilir.
Defibrilatörün sağladığı başlangıç enerji dozu tipik olarak 120 ila 200 Jul arasında değişmektedir, ancak ilk denemede bile maksimum bir doz kullanılabilmektedir.
Şok verildikten hemen sonra ritmi yeniden değerlendirmeden göğüs kompresyonlarına devam edilmelidir.
2 dakikalık göğüs kompresyonundan sonra, EKG ile yapılan ritmin yeni bir değerlendirmesi yapılır.
Ritim hala şok edilebilirse, mevcut maksimum enerji dozu kullanılarak ikinci bir şok verilir.
Ek olarak, IV 1 miligram epinefrin verilir .
Tüm ilaçları, bir salin bolusu vererek veya ilacın kalbe kadar uzandığını garanti etmek için hastanın kolunu kaldırarak takip etmelisiniz .
Epinefrin kullanmaya başladığımızda , göğüs kompresyonları yapılırken sürekli olarak her 3 ila 5 dakikada bir verilir.
2 dakikalık göğüs kompresyonundan sonra veya CPR yapan kişinin rotasyonu olduğunda , ritim tekrar kontrol edilir.

Eğer üçüncü bir defibrilasyon denemesinden sonra ritim hala şok edilebilirse , IV 300 mg amiodaron uygulanabilir ve beş şok sonrasında ek 150 mg doz düşünülebilir.
Eğer amiodaron mevcut değilse, her 5 ila 10 dakikada bir verilen 1 ila 1.5 mg / kg lidokain ile değiştirilebilir .
Buna ek olarak, 2 gram magnezyum sülfat 1 ila 2 gram /saat kullanılabilir; polimorfik ventriküler taşikardi ile tutarlı torsades de pointes de, ancak rutin kullanım için tavsiye edilmez.
Tüm bu süreç gerekli olduğu sürece tekrarlanır, kesin bir standart yoktur.
Genel olarak, hastanın nefes alması veya bilincini tekrar kazanması gibi klinik bir değişiklik olursa, kesintiye uğrar .
Alternatif olarak, bir hasta hayatta kalamayacağa benziyorsa, 30 dakikalık başarısız resüsitasyon çabasının ardından veya 10 mmHg'nin altında bir tidal CO2'li hastalarda olduğu gibi durdurulabilir .
Bunun nedeni, uzun süreli yeniden canlandırmanın ardından düşük tidal CO2 salınımı - yani 20 dakikadan fazla, dolaşımın olmadığı ve güçlü bir ölüm tahmincisi olduğudur.
Şimdi, şok edilemez ritimler en sık rastlananı elektriksel ve mekanik kalp aktivitesinin olmadığı asistoldür.
Diğeri , elle tutulabilir bir nabız veya ölçülebilir bir kan basıncı üretmek için kalbin yetersiz mekanik kasılmasıyla sonuçlanan elektrokardiyografik ritimlerin bir karışımı olan , nabızsız elektriksel aktivite veya PEA'dır .
PEA herhangi bir elektrokardiyografik ritim ile ilişkilendirilebilir ve aslında sinüs ritmi en sık görülen PEA tipidir.
PEA'nın geri dönüşümlü potansiyel nedenlerini belirlemek için, H ve T'leri gözden geçirin.
H'ler;
- Hipovolemi ,
- Hipoksi ,
- hidrojen iyonu fazla ( asidoz ),
- hipoglisemi ,
- hipokalemi ,
- hiperkalemi ve
- Hipotermi .
T'ler;
- Tansiyon pnömotoraks ,
- Tamponade - Kardiyak,
- Toksinler,
- Tromboz ( pulmoner embolus ) ve
- Tromboz ( miyokard enfarktüsü ).
Şok yapılmayan bir ritim tanısı konduğunda hemen 1 miligram epinefrin verilir ve CPR yapılırken her 3 ila 5 dakikada bir verilir.
2 dakikalık CPR'den sonra kalp ritmi yeniden değerlendirilir - şok edilebilirse defibrilasyon yapılabilir, aksi takdirde CPR 2 dakika sürdürülmeli ve sonra ritim yeniden değerlendirilmelidir. Bu ihtiyaç duyulduğu sürece tekrarlanır.
Bir hasta KPR ile iyileşirse, acil kalp durması sonrası tedavi, ABCDE yaklaşımını kullanan bir değerlendirme içerir.
Bu havayollarının kısaltması -
A- HAvayolu
B- Solunum sıkıntısı belirtileri aramayı ,
C- dolaşımını - doku perfüzyonunu ve kanama belirtilerini değerlendirmeyi ,
D- bilinç - Glasgow Koma Ölçeğini kullanarak maruz kalmayı veya değerlendirmeyi
E- Baştan ayağa değerlendirmeyi ve klinik öykü almayı ifade eder.
Ek, tedavi edilebilir temel sebepler mümkün olduğunca çabuk belirlenmeli ve yönetilmelidir.
Bunlar arasında hipoksi , metabolik bozukluklar , zehirlenme, hipovolemi , hipotermi , tansiyon pnömotoraks , kardiyak tamponad ve kardiyak veya pulmoner tromboz bulunur .
ÖZET
Tamam, hızlı bir özet olarak. Bilinçsiz bir hastada ilk önce nabzı kontrol edersiniz, hastanın konuşup konuşmadığını görmeye çalışırsınız.
Ardından, nefes almayı kontrol edersiniz.
CPR cevap vermeyen ve normal nefes almayan hastalarda başlar.
Resüsitasyon , göğüs kompresyonları, defibrilatörün takılması, monitörlerin takılması, IV erişim ve bir EKG alınması ile başlar.
EKG analizi ventriküler fibrilasyon ve nabızsız ventriküler taşikardi gibi şok edilebilir bir ritim veya asistol ve nabızsız elektriksel aktivite gibi şok edilemez bir ritim gösterecektir .
Şoklanabilir bir ritim, mümkün olan en kısa sürede defibrilasyona tabi tutulmalı, herbir turda IV ilaç verilmeli.
Şok yapılmayan bir ritimde, CPR yapılırken hemen epinefrin verilir.
CPR, ihtiyaç duyulduğu sürece tekrarlanır.
Bu bölüm altında Özet ten farklı olarak karşılaştığınız durumda yapılacakları tekrar sıralamak istedim;
Bu bölüm tamamen ERC 2015 klavuzuna yukarıdaki gibi uygundur;
1: Erken tanı ve yardım çağrısı
Göğüs ağrısında kardiyak kökenin anlaşılması ve kurbanın kollaps olmasından once acil servise haber verilmesi ile tıbbi yardım daha erken ulaşır, hatta kardiyak arrest gerçekleşmeden önce, bu da daha iyi sağkalım sağlar.
Kardiyak arrest gerçekleştiğinde erken tanı acil yardım sisteminin hızlı aktivasyonu ve halk KPR nun biran once başlatılması açısından kritik öneme sahiptir. Anahtar gözlem verileri yanıtsızlık ve normal olmayan soluma şeklidir.
2: Tanık olanların erken KPR uygulaması
KPR’un erken başlaması kardiyak arrest sonrasında sağ kalımı üç dört kat artırır. Eğer olası ise KPR
uygulayıcıları göğüs kompresyonları ventilasyon ile birlikte yapılmalıdır. Çağrı yapan KPR da eğitimli ise acil tıbbi komuta merkezi tarafından profesyonel yardım gelene dek göğüs kompresyonlarına devam etmesi için yönlendirilmelidir.
3: Erken defibrilasyon
Kollapstan sonraki 3-5 dakikada yapılan defibrilasyon ile sağ kalı ornaları %50–70’e dek yükselir.
4: Erken ileri yaşam desteği ve standardize resüsitasyon sonrası bakım
Eğer resüsitasyon başlangıcındaki girişimler başarısız ise ileri yaşam desteği hava yolu yönetimi, ilaçlar ve olası nedenin düzeltilmesi gereklidir.
Uygulayıcı için kritik durum
Birçok toplumda acil çağrıdan acil yardımın ulaşmasına dek geçen ortalama zaman (yanıt süresi) 5-8
dakikadır ya da ilk şok için geçen sure 8-11 dakikadır.
Kardiyak arrestin tanınması
Hem kurtarıcılar hem de acil çağrı merkezindeki yanıt verenler (acil tıbbi komuta control) yaşam zincirini active ederken kardiyak arresti doğru olarak tanımalıdır.
Acil tıbbi komutanın rolü
Komutadakilerin kardiyak arresti tanıması;
Yanıtsız ve normal solumayan hastanın kardiyak arrest olduğu tahmin edilmelidir. Agonal solunum sıklıkla bulunur ve yanıt verenler yanlışlıkla kazazedenin halen normal soluduğunu sanabilirler.
Acil arama kasılması olan bir kişi ile ilgili ise, arayan kişi kazazedenin epilepsi öyküsü olduğunu söylemesine rağmen yanıt veren kardiyak arrestten kuvvetle şüphe duymalıdır.
Komuta kontrol destekli KPR
Kurtrıcı ile KPR uygulama oranları birçok toplumda düşüktür. Komuta kontrol destekli (telefon KPR) bilgiler kurtarıcı KPR oranlarını artırmaktadır, ilk KPR için süreyi azaltmakta, uygulanan göğüs kompresyonlarının sayısını artırmakta ve tüm hasta gruplarında hastane dışı kardiyak arrestler sonrasında taburculuğu artırmaktadır.
Şimdi bir olayı baştan canlandıralım ve ne yapmamız gerektiğine bakalım
Kazazedeyi omuzlarından kibarca sarsarak, yüksek sesle “Nasılsınız?” diye sorunuz
Bir elinizi kazazedenin alnına yerleştiriniz ve başını hafifçe geriye doğru itiniz; kazazedenin çenesinin alt noktasındaki parmaklarınızın ucu ile hava yolunu açmak için çeneyi kaldırınız.
“gasping” şeklinde soluyabilir
hazır olunuz
Kazazedenin yanına çömeliniz
– sternum - alt yarısı)
Diğer elinizin topuk kısmını ilk elinizin üzerine yerleştiriniz
olmayacak şekilde bastırınız
teması kesmeden tümüyle serbest bırakınız
olunuz
indiğini ve havanın çıktığını gözleyiniz
(100-120 dak- hızında sürekli kompresyonlar
Eğer OED bulunamadı veya gelmedi ise;
- Sağlık profesyonelleri dur diyene kadar
- Kazazede tamamen uyanana, hareket edene, gözlerini açana ve normal soluyana kadar
- Yorgunluktan tükenene kadar
Her iki dakikada göğüs kompresyonların ara vererek kardiyak ritm değerlendirilmelidir.
Yabancı cisim ile havayolu tıkanıklığı ve CPR konusuna buradan ulaşabilirsiniz.
Çocuklarda CPR
- Göğüs kompresyonlarına başlamadan önce 5 başlangıç kurtarıcı soluk uygulayınız
- Düşük bir olasılıkla KPR uygulayıcısının yalnız olduğu durumda yardım çağırmadan önce 1 dk KPR uygulayınız
- Göğüse derinliğinin en az üçte biri oranında çökecek şekilde bastırınız; bir yaş altındaki infantta 2 parmak kullanınız; 1 yaş üzerindeki çocukta yeterli kompresyon derinliğini sağlayacak şekilde 1 veya 2 el kullanınız
- 5 başlangıç soluk ve tek başına olan kurtarıcının yardım çağırmadan önce 1 dk KPR uygulaması şeklindeki modifikasyonlar suda boğulma vakalarında sonucu olumlu etkileyebilir. Bu modifikasyon yalnız suda boğulma vakalarına müdahale etmek üzere görev yapan kişilere (örn. cankurtaranlar) öğretilmelidir.










Görüşmeye katılın